Núcleo de Ortopedia e Dor
Índice
Intervenção que objetiva o alívio de dores, restauração de fraturas, retirada de estruturas indesejadas, tratamento de doenças e restituição da saúde dos ossos, ligamentos, músculos e articulações nas regiões compreendidas entre os pés e tornozelos.
As patologias mais comuns que acometem estas áreas, são:
• Entorses e fraturas do tornozelo e metatarsos;
• Hallux valgus (joanete);
• Deformidades dos dedos dos pés;
• Neuroma de Morton;
• Lesões ou ruptura do tendão de Aquiles;
• Alterações degenerativas das articulações;
• Fascite Plantar;
• Instabilidade;
• Esporão do calcanhar;
• Entre outras.
Por isso, para identificar a origem e o motivo dos desconfortos sentidos, é necessário realizar o acompanhamento ortopédico com um profissional experiente, para que, por meio de exames e avaliação médica, seja feito um diagnóstico preciso com a indicação das abordagens ideais, sejam conservadoras ou cirúrgicas, para a reabilitação da mobilidade do corpo e, consequentemente, para a promoção de bem-estar.
Joanete
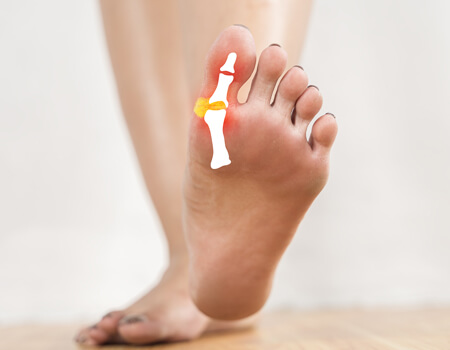
O joanete, ou hálux valgo, é uma deformidade óssea que afeta a articulação na base do dedão do pé, fazendo com que ele se desvie em direção aos outros dedos. Com o tempo, esse desalinhamento forma uma saliência óssea dolorosa na lateral do pé, causando desconforto ao caminhar, dificuldade para usar calçados e impacto na qualidade de vida.
Felizmente, existem diversas opções de tratamento para joanete, desde ajustes simples no calçado até a cirurgia de joanete nos casos mais avançados.
Causas do Joanete
O desenvolvimento do joanete pode ser influenciado por diversos fatores, como:
- Hereditariedade: histórico familiar de joanetes é um fator de risco importante.
- Uso frequente de sapatos apertados ou de salto alto, que pressionam os dedos.
- Alterações na pisada, como pé plano ou pronação excessiva.
- Doenças articulares, como artrite reumatoide.
- Desequilíbrio muscular nos pés, que contribui para a progressão da deformidade.
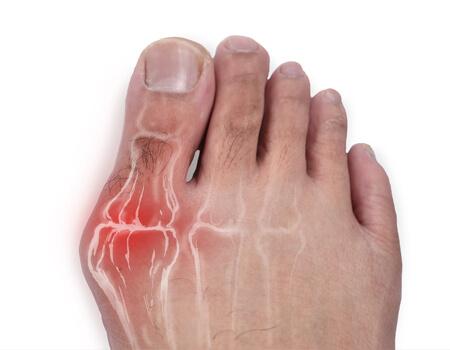
Sintomas Comuns do Joanete
- Dor na base do dedão do pé, especialmente ao caminhar
- Inchaço, vermelhidão e calosidades na lateral do pé
- Deformidade progressiva, com desvio do dedão em direção aos outros dedos
- Dificuldade para usar calçados fechados
- Em casos mais graves, surgimento de dedos em garra ou sobreposição de dedos
Diagnóstico
O diagnóstico do joanete é clínico, feito por um ortopedista, geralmente com o auxílio de exames de imagem, como radiografias dos pés, que ajudam a avaliar o grau da deformidade e planejar o tratamento adequado.
Tratamento para Joanete
O tratamento para joanete varia conforme o estágio da deformidade e os sintomas apresentados.
- Tratamento conservador (sem cirurgia):
– Uso de calçados mais largos e confortáveis, com bico arredondado.
– Palmilhas ortopédicas personalizadas, que ajudam a alinhar o pé.
– Protetores e espaçadores para os dedos.
– Aplicação de gelo e uso de anti-inflamatórios para reduzir a dor e o inchaço.
– Fisioterapia, que auxilia na correção da pisada e fortalecimento da musculatura do pé.
Essas medidas ajudam a aliviar os sintomas, mas não corrigem a deformidade óssea.
Cirurgia de Joanete
A cirurgia de joanete é indicada quando a dor é constante, há deformidade significativa ou o tratamento conservador não apresenta resultados satisfatórios. O objetivo da cirurgia é realinhar os ossos, corrigir o desvio do dedão e eliminar a saliência óssea.
Existem diferentes técnicas cirúrgicas, e a escolha depende do grau da deformidade, idade e estilo de vida do paciente. Atualmente, muitos procedimentos são realizados por técnicas minimamente invasivas, com recuperação mais rápida e menor incisão.
Recuperação Pós-cirúrgica
Após a cirurgia de joanete, o paciente pode precisar usar uma sandália ortopédica por algumas semanas. A fisioterapia pós-operatória é fundamental para restaurar a mobilidade e acelerar a recuperação.
O retorno às atividades varia de acordo com a técnica utilizada, mas geralmente ocorre entre 4 e 8 semanas após o procedimento.
Fascite Plantar
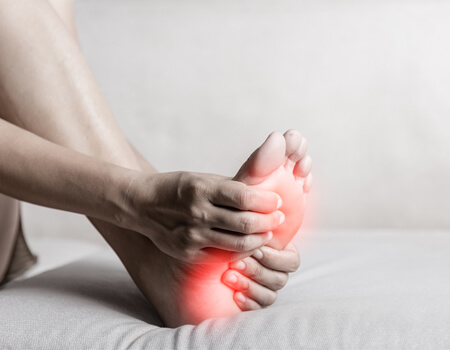
A fascite plantar é uma das causas mais comuns de dor no calcanhar. Trata-se de uma inflamação da fáscia plantar, uma faixa de tecido fibroso que se estende do calcanhar até a base dos dedos e dá sustentação ao arco do pé. Quando essa estrutura é sobrecarregada, microlesões surgem, provocando dor e dificuldade para caminhar.
O tratamento para fascite plantar pode ser conservador na maioria dos casos, com ótimos resultados quando iniciado precocemente.
O Que Causa a Fascite Plantar?
A fascite plantar ocorre principalmente devido ao excesso de esforço ou estresse repetitivo na região do calcanhar. As principais causas incluem:
- Uso de calçados inadequados (duros, sem amortecimento ou muito gastos)
- Ficar muito tempo em pé ou andar longas distâncias
- Corridas e esportes de impacto
- Pé plano (chato) ou pé cavo
- Sobrepeso
- Encurtamento do tendão de Aquiles
- Alterações na marcha ou na pisada
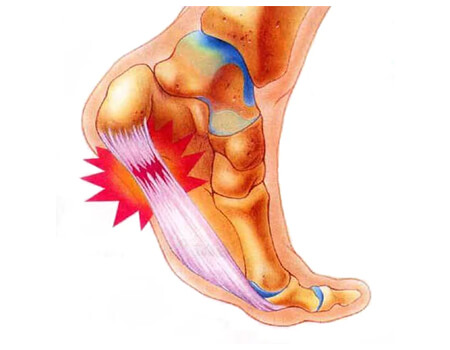
Sintomas da Fascite Plantar
- Dor na sola do pé, especialmente no calcanhar
- Dor intensa ao pisar pela manhã ou após longos períodos sentado
- Sensação de queimação ou pontada na planta do pé
- Rigidez na região do arco plantar
- Em alguns casos, espessamento da fáscia ou associação com esporão de calcâneo
É comum que a dor melhore com o movimento ao longo do dia, mas retorne após repouso.
Diagnóstico
O diagnóstico da fascite plantar é clínico, feito por um ortopedista ou fisioterapeuta, com base na história do paciente e exame físico. Em alguns casos, exames de imagem como ultrassonografia ou raio-X do pé podem ser solicitados para descartar outras causas, como o esporão.
Tratamento Para Fascite Plantar
O tratamento para fascite plantar geralmente é conservador e eficaz, com foco na redução da inflamação e alívio da dor.
- Principais abordagens incluem:
– Repouso relativo e redução de atividades de impacto
– Uso de calçados confortáveis com bom amortecimento
– Palmilhas ortopédicas ou suportes de arco plantar personalizados
– Alongamentos específicos para a fáscia plantar e o tendão de Aquiles
– Aplicação de gelo no calcanhar (3 a 4 vezes ao dia)
– Fisioterapia especializada, com recursos como laser, ultrassom e liberação miofascial
– Medicamentos anti-inflamatórios, quando indicados
– Em casos persistentes, infiltração com corticosteroide pode ser considerada
- Tratamentos avançados:
– Onda de choque extracorpórea (em casos crônicos)
– Cirurgia para fascite plantar, em último caso, quando todos os outros métodos falharam
Prevenção
- Evite caminhar descalço em pisos duros
- Use sempre calçados adequados e bem acolchoados
- Mantenha um peso saudável
- Alongue os pés e a panturrilha regularmente
- Fortaleça a musculatura dos pés e tornozelos
Entorse de Tornozelo
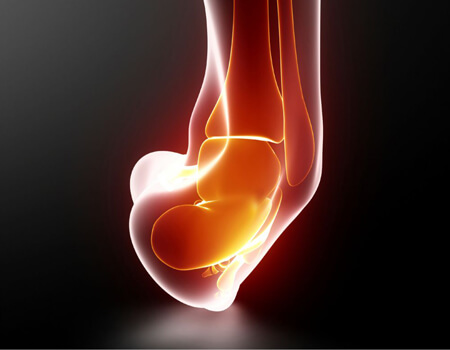
A entorse de tornozelo é uma das lesões musculoesqueléticas mais comuns, especialmente entre praticantes de esportes, mas também pode ocorrer em atividades cotidianas como caminhar em terreno irregular ou tropeçar. Ela acontece quando os ligamentos do tornozelo são estirados ou rompidos após uma torção súbita, gerando dor, inchaço e dificuldade para apoiar o pé no chão.
Com o diagnóstico adequado e um bom plano de reabilitação, o tratamento para entorse de tornozelo costuma ter excelentes resultados e evita complicações como instabilidade crônica.
O que é Entorse de Tornozelo?
A entorse é o resultado de um movimento brusco e anormal da articulação do tornozelo, que ultrapassa o limite de elasticidade dos ligamentos. Isso pode provocar microlesões, estiramentos ou até ruptura parcial ou total dos ligamentos que mantêm o tornozelo estável.
Causas Comuns da Entorse de Tornozelo
- Pisadas erradas em superfícies irregulares
- Uso de calçados inadequados, como salto alto ou tênis sem estabilidade
- Atividades esportivas com mudanças rápidas de direção (futebol, basquete, corrida)
- Fraqueza muscular ou instabilidade articular pré-existente

Sintomas da Entorse de Tornozelo
- Dor imediata e localizada na região lateral ou medial do tornozelo
- Inchaço e hematoma logo após a torção
- Dificuldade para apoiar o pé ou caminhar
- Sensação de instabilidade articular
- Em casos graves, pode ocorrer deformidade visível
- A gravidade da entorse pode ser classificada em grau 1 (leve), grau 2 (moderado) e grau 3 (grave/ruptura ligamentar completa).
Diagnóstico
O diagnóstico é feito por um ortopedista, com exame físico detalhado. Exames de imagem como radiografia (para descartar fraturas) e ressonância magnética (para avaliar ligamentos e tendões) podem ser solicitados em casos mais graves.
Tratamento para Entorse de Tornozelo
O tratamento para entorse de tornozelo depende do grau da lesão, mas geralmente inclui:
- Primeiras 48h (Método PRICE):
– Proteção (Protect)
– Repouso (Rest)
– Gelo (Ice)
– Compressão (Compression)
– Elevação do membro (Elevation)
- Tratamentos adicionais:
– Uso de tornozeleiras ou imobilizadores, conforme indicação médica
– Analgésicos e anti-inflamatórios
– Fisioterapia, fundamental para reabilitação, fortalecimento muscular e recuperação da estabilidade
– Em entorses graves, com ruptura ligamentar total, pode ser necessária a cirurgia de reconstrução ligamentar
Tempo de Recuperação
A recuperação varia de acordo com a gravidade da entorse:
- Leve (grau 1): 1 a 2 semanas
- Moderada (grau 2): 3 a 6 semanas
- Grave (grau 3): 8 a 12 semanas ou mais, especialmente se houver necessidade cirúrgica
A fisioterapia pós-entorse é essencial para prevenir novas lesões e restabelecer totalmente a função do tornozelo.
Tendinite do Tendão de Aquiles
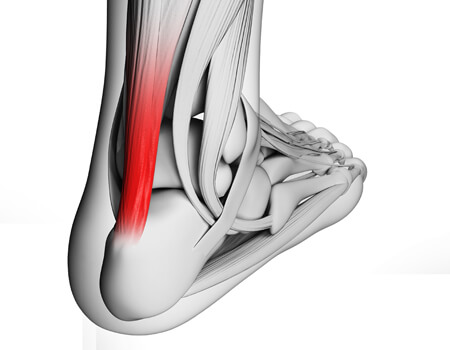
A tendinite do Aquiles é uma inflamação ou degeneração do tendão de Aquiles, a estrutura que conecta os músculos da panturrilha ao osso do calcanhar. Essa lesão é comum entre corredores, praticantes de esportes de impacto e pessoas que aumentam repentinamente a intensidade de suas atividades físicas.
Com o tratamento adequado, é possível aliviar a dor, prevenir complicações e retornar às atividades físicas com segurança. A chave está no diagnóstico precoce e na abordagem correta de tratamento para tendinite do Aquiles.
O Que Causa a Tendinite do Aquiles?
A tendinite do Aquiles pode ser causada por:
- Excesso de esforço físico ou aumento abrupto da carga de treino
- Corridas em terrenos irregulares ou com calçados inadequados
- Falta de aquecimento e alongamento antes das atividades
- Desequilíbrios musculares ou encurtamento da panturrilha
- Alterações biomecânicas na pisada (como pé cavo ou plano)
- Envelhecimento natural do tendão (tendinopatia degenerativa)

Sintomas da Tendinite do Aquiles
Os principais sintomas incluem:
- Dor na parte de trás do tornozelo ou calcanhar, principalmente ao caminhar ou correr
- Rigidez matinal no tendão, que melhora com o movimento
- Inchaço ou espessamento do tendão
- Sensação de calor e sensibilidade ao toque
- Estalos ou crepitações ao movimentar o tornozelo
Se não tratada, a tendinite pode evoluir para ruptura do tendão de Aquiles, uma lesão mais grave que pode exigir cirurgia.
Diagnóstico
O diagnóstico é feito por um ortopedista ou fisioterapeuta especializado, com base no exame clínico e histórico do paciente. Em casos mais complexos, ultrassonografia ou ressonância magnética podem ser indicadas para avaliar a extensão da lesão.
Tratamento Para Tendinite do Aquiles
O tratamento para tendinite do Aquiles costuma ser conservador e eficaz, principalmente quando iniciado nos estágios iniciais da lesão.
- Abordagens mais comuns incluem:
– Repouso relativo, evitando atividades de impacto
– Aplicação de gelo várias vezes ao dia para reduzir a inflamação
– Uso de calçados adequados ou palmilhas com elevação no calcanhar
– Fisioterapia especializada, com técnicas de:
– Alongamentos específicos
– Exercícios excêntricos para o tendão
– Liberação miofascial e terapia manual
– Laser, ultrassom e ondas de choque (em casos crônicos)
– Medicamentos analgésicos e anti-inflamatórios, se prescritos
– Correção da pisada com avaliação biomecânica e uso de órteses, se necessário
- Cirurgia:
Em casos raros, quando há tendinite crônica grave ou ruptura do tendão de Aquiles, pode ser indicada a cirurgia para reparo tendíneo, seguida de reabilitação intensiva.
Tempo de Recuperação
A maioria dos casos melhora em 6 a 12 semanas, com o retorno gradual às atividades esportivas. O acompanhamento fisioterapêutico é essencial para uma recuperação segura e eficaz.
Deformidades dos Dedos do Pé

As deformidades dos dedos do pé são alterações estruturais que afetam o alinhamento dos dedos, provocando dor, desconforto ao caminhar e dificuldade para usar calçados.
Elas podem se desenvolver ao longo do tempo devido ao uso de calçados inadequados, doenças reumatológicas, traumas ou alterações biomecânicas do pé. O diagnóstico precoce e o tratamento adequado para deformidades nos dedos dos pés ajudam a evitar complicações e proporcionam mais qualidade de vida e conforto ao caminhar.
Principais Tipos de Deformidades dos Dedos do Pé
- Dedo em garra
Ocorre quando o dedo se curva para baixo nas duas articulações (interfalângica proximal e distal), dando aparência de uma garra. É comum em todos os dedos, exceto o hálux (dedão).
- Dedo em martelo
Caracteriza-se pela flexão da articulação intermediária do dedo, geralmente o segundo ou terceiro. É uma das deformidades mais comuns.
- Dedo em mallet
O dedo se dobra apenas na ponta (articulação distal), permanecendo reto na base. Essa condição também pode surgir após traumas.
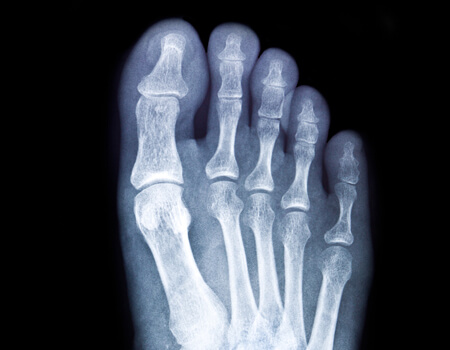
Causas Comuns das Deformidades dos Dedos
- Uso frequente de sapatos apertados ou de bico fino
- Hereditariedade
- Desequilíbrios musculares nos pés
- Doenças neuromusculares ou reumatológicas (como artrite reumatoide)
- Pé cavo ou pé plano
- Traumas e fraturas mal cicatrizadas
- Diabetes, especialmente em casos com neuropatia periférica
Sintomas das Deformidades dos Dedos do Pé
- Dor nos dedos ao caminhar ou usar calçados fechados
- Presença de calosidades ou bolhas nos pontos de atrito
- Rigidez articular
- Inflamação e vermelhidão
- Dificuldade para encontrar calçados confortáveis
- Em casos avançados, perda de mobilidade do dedo
Diagnóstico
O diagnóstico é realizado por um ortopedista especialista em pé e tornozelo com base no exame físico e, se necessário, exames de imagem como radiografias dos pés em carga (em pé), que ajudam a determinar a gravidade e o tipo da deformidade.
Tratamento Para Deformidades nos Dedos dos Pés
O tratamento para deformidades dos dedos do pé pode ser conservador ou cirúrgico, dependendo do estágio da lesão e da resposta ao tratamento inicial.
- Tratamento conservador:
– Calçados adequados com bico largo e solado macio
– Órteses e espaçadores para realinhar os dedos
– Palmilhas personalizadas, para redistribuição da pressão
– Fisioterapia para fortalecimento e alongamento
– Uso de almofadas ou protetores de silicone para evitar calosidades
– Medicamentos anti-inflamatórios, se houver dor
- Tratamento cirúrgico:
Indicado quando a deformidade é rígida, dolorosa ou não responde ao tratamento clínico. A cirurgia corretiva dos dedos do pé pode envolver liberação de tendões, remoção de partes ósseas ou fusão de articulações, dependendo do caso.
Como Prevenir as Deformidades dos Dedos
- Usar calçados confortáveis e adequados ao formato do pé
- Evitar saltos altos ou sapatos de bico fino com frequência
- Praticar exercícios de fortalecimento e alongamento dos pés
- Controlar doenças sistêmicas, como diabetes e artrite
- Realizar acompanhamento ortopédico ao perceber alterações na marcha ou estrutura dos pés
Encontre a melhor solução para seus desconfortos
Se você convive com dores frequentes no pé e tornozelo e suspeita que algo está errado, não adie seu cuidado.
Agende uma avaliação com nossos especialistas.
Aqui, você conta com diagnóstico preciso e o mais moderno tratamento para suas necessidades ortopédicas, com foco na sua qualidade de vida.




